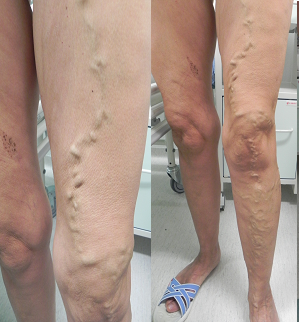
OŠETROVATEĽSKÁ STAROSTLIVOSŤ O PACIENTA S VARIXAMI DOLNÝCH KONČATÍN Varixy alebo kŕčové žily sú nepravidelne kľukaté, miestami vakovité rozšírenia v podkožných alebo submukóznych žilových pletencoch, ktoré sú výrazom poruchy v odtoku krvi z oblasti, v ktorej sa vyskytujú. S varixami sa najčastejšie stretávame na dolných končatinách (ďalej DK) v priebehu a v rozvetvení vena saphena magna i parva. Ostatné častejšie lokalizácie ako hemoroidy v oblasti v. haemorroidalis inf., varikokela v oblasti v. spermatika a plexus pampiniformis, ezofageálne varixy. Rozdeľujeme ich na primárne a sekundárne varixy. Primárne varixy sa vyskytujú v oblasti povrchových žíl, vznikajú primárne bez toho, aby bol porušený odtok hlbokého systému. Pri vzniku primárnych varixov sa uplatňuje dedičná predispozícia, familiárny výskyt, gravidita (varixy sa objavujú skôr na začiatku ako na konci, čo znamená, že sa tu uplatňujú skôr endokrinné vplyvy ako mechanická prekážka, hormóny vedú k relaxáxii hladkej svaloviny s následnou dilatáciou), kontraceptíva, obezita, typ zamestnania (v stoji), nosenie tesnej bielizne, podväzkov. Sekundárne varixy sa vyvíjajú po prekonaných zápaloch v žilách alebo pri nedostatočnom odtoku krvi z hlbokého systému pri stlačení stehnovej alebo ilickej žily zvonka nádorom, alebo ich uzavretí trombom. Niekoľko mesiacov i rokov po odznení hlbokej tromboflebitídy alebo trombózy, ktorá spôsobuje aj po rekanalizácii deštrukciu chlopňového aparátu, v postihnutom úseku je porušený účinok svalovej pumpy, krv sa len posúva nahor a nadol a riadne neodteká. Každé zvýšenie vnútrobrušného tlaku pri pohyboch, zakašlaní, pri použití brušného lisu sa bez odporu prenáša až do najdistálnejších častí končatiny a spôsobuje obehové poruchy. Súčasne je ťažko postihnutá aj výživa tkanív, a tak vznikajú zmeny charakteristické pre postromboflebitický syndróm. Stáza krvi pod prekážkou má za následok popri trofických poruchách aj insuficienciu spojok s následným vytvorením varixov v povrchových žilách. Hlavným cieľom terapie je zmierniť diskomfort, prevencia progresie a komplikácií. Podľa stupňa postihnutia volíme konzervatívnu liečbu, kompresívnu skleroterapiu alebo chirurgickú terapiu. Konzervatívna liečba Cieľom konzervatívnej terapie je zlepšiť venózny návrat a znížiť tlak v povrchových žilách, zlepšiť funkciu svalovej pumpy. Zakazuje sa prolongované sedenie a státie, elevácia končatiny pri sedení. Odporúča sa nosenie elastických pančúch alebo elastická banbáž (stlačia povrchové žily a zabránia refluxu krvi, z hlbokých žíl do povrchových cestou insuficientných spojok, predchádzajú edému, napomáhajú svalovej pumpe). Pacientom odporúčame vhodnú pohybovú aktivitu s posilňovaním lýtkového svalstva a klenby nohy, napr. prechádzky, beh, rekreačná cyklistika, plávanie. K ďalším konzervatívnym postupom patrí redukcia telesnej hmotnosti a farmakoterapia. Kompresná skleroterapia Perkutánna obliterujúca skleroterapia vedie k trvalej fibrotickej obliterácii skolabovaných žíl. Indikácie: malé nevzhľadné žily, tzv. „metličky“, mikrovarixy, rozšírené povrchové žily, perforáty dolného predkolenia, recidivujúce varixy po operácii. Kontraindikácie: gravidita, menštruácia, mokvavý ekzém na nohe, diabetes mellitus, obezita. U ležiaceho pacienta so skolabovanou žilou sa vstrekne malé množstvo (0,5 ml) sklerotizujúceho roztoku do každého varixu jemnou ihlou. Nasleduje izolácia indikovaného segmentu, ktorá sa udržuje tlakom prstu. Potom nasleduje trvalé stlačenie žily po dobu 1 – 2 týždňov (aj 6 týždňov) elastickou bandážou. Výkon sa robí ambulantne, pred zákrokom 1 mesiac sa musia vysadiť kontraceptíva. Chirurgická terapia – stripping VSM (crossektomia) Cieľom chirurgickej liečby je odstránenie všetkých insuficientných úsekov povrchového venózneho systému. K indikáciám zaraďujeme závažné bolesti, veľmi veľké varixy, i keď asymptomatické, ataky povrchovej flebitídy, krvácanie z prasknutého varixu, ulceráciu z venóznej stázy, dosiahnutie kozmetického efekte. Ku kontraindikáciám patria závažné choroby srdca, pľúc, pokročilý vek, nadmerná obezita, rozsiahly fixovaný vred. Predoperačne stojacemu pacientovi chirurg detailne zakresliť stav a lokalizáciu varixov, ideálne ešte večer pred operáciou. Operácia sa uskutočňuje buď v celkovej alebo epidurálnej anestézii. Uskutočňuje sa venózny stripping - Babcockovou sondou sa v. saphena vytiahne zospodu (extirpácia celej žily, rez nad vnútorným členkom) nahor (k ústiu do v. femarolis), nasleduje veľmi dôkladná ligatúra subfasciálne alebo opichy insuficientných vv. perforantes v malých incíziách v Lintonovej línii. Ošetrovateľské posúdenie Anamnéza bolesti venózneho pôvodu
Vyšetrenie v stoji ( Pacient sa pri vyšetrení otáča okolo 3600)
Perioperačná ošetrovateľská starostlivosť o pacienta s varixami dolných končatín Dlhodobá a krátkodobá predoperačná príprava Dýchanie / Cirkulácia Zistiť podrobnú anamnézu obsahujúcu súčasné a minulé respiračné, kardiovaskulárne problémy alebo ochorenia. Následne realizovať fyzikálne vyšetrenie pacienta so zameraním na dýchací systém, fyzikálne vyšetrenie srdca. Fyzikálne vyšetriť cievny systém DK (pohľadom sledovať opuch, hyperpigmentáciu, prítomnosť zápalu, palpačne posúdiť teplotu v priebehu žily, napätie, edém, citlivosť a bolestivosť. Vylúčiť insuficienciu povrchových a hĺbkových žíl. Tekutiny / Výživa Odporučiť pacientovi príjem tekutín do 24 hod pred operáciou cca 2000 ml za posledných 24 hod. Zaznamenávať PVT minimálne deň pred operáciou. Poučiť pacienta o dôležitosti hydratácie v pooperačnom období v prevencii venostázy. Posúdiť stav výživy (výživová anamnéza, klinické parametre stavu výživy, biochemické parametre, antropometrické merania). Poučiť pacienta o zákaze príjmu tekutín a potravy 12 hod pred operáciou. Močenie / Defekácia Zistiť problémy pacienta spojené s vyprázdňovaním moču a stolice, auskultovať peristaltiku. čriev. Spánok / Odpočinok Zistiť pacientovu anamnézu spánku, eliminovať faktory spôsobujúce nespavosť, umožniť pacientovi dodržiavať spánkový rituál. Podať ordinované sedatíva, resp. hypnotiká v rámci predpremedikácie večer pred operáciou. Hygiena / Príprava operačného poľa Upozorniť pacienta na dôkladnú hygienickú starostlivosť s dôrazom na vlasy, nechty (pozor aby neboli nalakované), genitálie, miesto operačného poľa, skontrolovať stav kože a rizikových miest po vykonaní hygienickej starostlivosti. Sledovať stav kože v mieste varixov. Poskytovanie informácii, poučenie a edukácia pacienta / Minimalizácia strachu a úzkosti Realizovať nácvik cievnej gymnastiky (flexia, extenzia v členku, kolene). Nabádať pacienta k cvičeniu cievnej gymnastiky každé 2 h už v predoperačnom období. Vysvetliť význam cvičení už v deň operácie, ukázať pacientovi protektívnu polohu DK s využitím v pooperačnom období. Vysvetliť pacientovi význam nutnosti bandáže neoperovanej DK v deň operácie a v pooperačnom období. Poučiť pacienta o zakreslení operačného poľa v deň operácie. Eliminovať úzkosť, strach (informovať pacienta o priebehu prioperačného obdobia). Umožniť kontakt pacienta s rodinou, priateľmi. Odbery biologického materiálu / konziliárne vyšetrenia Skontrolovať a zabezpečiť kompletnosť predoperačných vyšetrení, posúdiť hodnoty vyšetrení príp. informovať lekára o odchýlkach od normy. Medikamentózna príprava Aplikovať antikoagulancia podľa ordinácie lekára s.c. večer (18,00 h) pred operáciou. Dávka antikoagulancia závisí od hmotnosti pacienta a rizikových faktorov. Aplikovať premedikáciu podľa anesteziológa večer pred operáciou. Bezprostredná predoperačná príprava Monitorovať a hodnotiť vitálne funkcie (TK, P, D, TT), tiež pred a po podaní premedikácie, upozorniť lekára na odchýlky od normy. Aplikovať vysokú bandáž neoperovanej DK, príp. pomôcť pacientovi pri navliekaní antitrombotických pančúch. Poučiť pacienta o vyprázdnení močového mechúra tesne pred podaním premedikácie, o odstránení šperkov a protetických pomôcok, o nežiaducich účinkoch premedikácie (pocity eufórie). Skontrolovať stav kože a rizikových miest pacienta po vykonaní hygienickej starostlivosti, vymeniť osobnú bielizeň za operačnú košeľu. Zaistiť adekvátny venózny prístup. Aplikovať lieky ordinované internistom, aplikovať vlastnú premedikáciu podľa ordinácie lekára, 30 - 45 min pred výkonom, na pokyn z operačnej sály, preveriť účinok podanej premedikácie (rozhovor s pacientom). Zaznamenať čas, druh podanej premedikácie a spôsob aplikácie do teplotnej tabuľky, resp. dekurzu. Aplikovať antirefluxnú terapiu podľa ordinácie lekára (H2 antagonisti, prokinetikum, Na citricum). Zaistiť bezpečný presun pacienta z postele na prepravný vozík a jeho šetrný odvoz na operačnú sálu s odovzdaním pacienta spolu s dokumentáciou operačnej/anestéziologickej sestre.
Bezprostredná pooperačná starostlivosť Monitoring pacienta Prevziať pacienta od anestéziologickej sestry s kompletnou dokumentáciou, urobiť záznam času prevzatia pacienta. Posúdiť stav vedomia, návrat obranných reflexov. Monitorovať a zaznamenávať vitálne funkcie 1 h každých 15 min, kým sa nestabilizujú. Sledovať nežiaduce účinky celkovej anestézie (nauzea, vracanie). Sledovať neurocirkulačné parametre DK (prekrvenie, teplota, citlivosť, opuch, pohyblivosť, farba, pulzácia a. dorzális pedis), sledovať spätný návrat krvi (stlačiť nechtové lôžko). Nabádať pacienta k vyjadreniu nepríjemných pocitov v operovanej DK (poruchy citlivosti, mravčenie, bolesť). Posúdiť kompresiu bandáže (veľký tlak pod kolenom, v členku). Previazať bandáž pri pocite tlaku pacienta, poruche neurocirkulačných parametrov, presakovaní obväzu. Sledovať funkčnosť krytia operačnej rany. Zabezpečiť eleváciu operovanej končatiny. Bolesť Posúdiť kvalitu, intenzitu, charakter, vyžarovanie bolesti a faktory podmieňujúce bolesť. Tekutiny / Výživa Poučiť pacienta o zákaze príjmu tekutín minimálne 2 h po operácii. Ak pacient nevracia môže večerať. Močenie Zaznamenať čas prvej mikcie (do 6 – 8 h), auskultovať peristaltiku. Pri aplikácii epidurálnej anetézii môžu mať pacienti problém s vylučovaním moču. Odbery biologického materiálu Zabezpečiť odbery laboratórnych vyšetrení podľa ordinácie lekára. Podávanie liekov Aplikovať ordinovanú infúznu terapiu podľa ordinácie lekára. Následná pooperačná starostlivosť Dýchanie / Cirkulácia Monitorovať a zaznamenávať TK, P, TT, realizovať fyzikálne vyšetrenie srdca a cievneho systému DK. Sledovať neurocirkulačné parametre DK (prekrvenie, teplota, citlivosť, opuch, pohyblivosť, farba, pulzácia a. dorzális pedis), sledovať spätný návrat krvi (stlačiť nechtové lôžko). Aplikovať vysokú bilaterálnu bandáž DK. Tekutiny / Výživa Večer v deň operácie pacient príma tekutiny per os bez obmedzenia, ako pred operáciou, sledovať toleranciu príjmu tekutín. Podporovať dostatočný príjem tekutín na prevenciu venostázy. Odporučiť pacientovi vypiť najmenej 1,7 l tekutín denne (voda, čaj, riedené džúsy, minerálne vody). Podávať pacientovi v deň operácie ľahkú večeru pri neprítomnosti nauzey a vracania, sledovať toleranciu príjmu potravy. Ostatné operačné dni pokračovať v predoperačnej diéte bez obmedzenia. Odporučiť pacientovi stravu bohatú na vitamín E (semiačka, pšeničné klíčky, avokádo, orechy), vlákniny (celozrnný chlieb, čerstvé ovocie, zelenina), bioflavonoidy (citrusové plody, čierne ríbezle, marhule, hrozno), znížiť prísun tukov, cukrov (znehodnocujú cievnu stenu). Auskultovať peristaltiku (do 48 h), zaznamenať defekáciu. Bolesť Posúdiť charakter, intenzitu a typ bolesti. Podávať analgetiká podľa ordinácie lekára. Pohybová aktivita Mobilizovať pacienta v deň operácie (prechod na WC, nešetriť DK), odporučiť pacientovi rovnomerné zaťažovanie DK. Nabádať k realizácii cvikov cievnej gymnastiky každé 2 h. Sebaopatera Pomôcť pacientovi podľa potreby pri denných činnostiach. Poskytovanie informácii, poučenie a edukácia pacienta Odporučiť pravidelne cvičiť cievnu gymnastiku po prepustení pacienta do domácej starostlivosti, striedavo prešľapovať v 2 nádobách s teplou a studenou vodou, vyložiť nohy na stôl opakovane v priebehu dňa, bicyklovanie, chôdza, plávanie. Poskytnúť pacientovi edukačné materiály, poučiť pacienta vyhýbaní sa dlhému státiu, sedeniu, prekrižovaniu nôh, nevhodnosti podlahového kúrenia. Poučiť o zákaze slnenia, sauny, horúcich sedavých kúpeľov, masáže DK pol roka po operácii. Poučiť pacienta o správnom navliekaní, nosení antitrombotických pančúch. Poučiť o možnostiach zakrytia viditeľných zmien na DK pomocou pančúch vhodnej farby. Operačná rana Asistovať pri kontrolnom preväze rany (obr. 12). Posúdiť typ a stav operačnej rany, realizovať aseptickú techniku preväzu. Aplikovať lokálne antiseptiká, špeciálne obväzy. Asistovať pri vyberaní stehov (7. - 10. pooperačný deň). Poučiť pacienta o príznakoch tromboflebitídy, flebotrombózy, tromboembólie. Odbery biologického materiálu Zabezpečiť odbery laboratórnych vyšetrení podľa ordinácie lekára v rámci diferenciálnej diagnostiky. Podávanie liekov aplikovať antikoagulancia podľa ordinácie lekára. |