RADIOINTERVENČNÉ POSTUPY A OŠETROVATEĽSKÁ STAROSTLIVOSŤ
Intervenčná rádiológia dnes predstavuje modernú, klinickú (diagnostickú aj terapeutickú) medicínsku disciplínu. K výhodám rádiointervenčných postupov patrí minimálny invazívny prístup, vysoká efektivita, lokálna anestézia, aj pre pacientov vo vyššom veku, možnosť opakovania zákroku v rôznych časových intervaloch po sebe. Medzi jej metódy zaraďujeme:
Angiogratické vyšetrenie (AG) je definované ako znázornenie ciev pomocou RTG žiarenia po podaní kontrastnej látky cez prístupové cievy horných a dolných končatín. Je to invazívna metóda, ktorá si vyžaduje hospitalizáciou. Arteriografia - zobrazenie artérií. Flebografia - zobrazenie vén. Najčastejšie sa používa na diagnostiku a následnú liečbu arteriálnych a venóznych zúžení, resp. uzáverov (napr. zúženie karotickej tepny, periférnych tepien horných a dolných končatín, obličkových tepien), patologických cievnych malformácií, aneuryziem a tumorov v oblasti hlavy, krku a celého tela, ochorení aorty, na diagnostiku stupňa stenóz a uzáverov ciev. Príprava pacienta pred AG spočíva v odbere krvi na stanovenie krvného obrazu, hemokoagulačných parametrov, kreatinín, urea. Pri príjme odoberáme alergickú anamnézu. Na základe diagnostikovaného stupňa rizika lekár naordinuje antialergickú prípravu. Od polnoci zostáva pacient nalačno, tekutiny podávame intravenózne, zaistíme intravenózny prístup, monitorujeme vitálne funkcie, príprava miesta vpichu - oholenie ingviny, pacienta oblečieme do operačnej košele, podáme antialergickú prípravu podľa ordinácie (napr. Ranital, Hydrocortison, Dithiaden, Tramal). Na AG pracovisko posielame žiadanku, dokumentáciu, ktorou súčasťou je podpísaný informovaný súhlas pacienta s vyšetrením, predchádzajúce snímky pacienta. Podľa požiadaviek jednotlivých RTG pracovísk zasielame lieky na požiadanie (4x F1/1 1000 ml). Po AG vyšetrení je pacient prevezený na štandardnú izbu. Sledujeme vitálne funkcie a následne ich zaznamenávame. Sledujeme miesto vpichu (krvácanie, hematóm, opuch), ktoré je ošetrené a zaťažené vreckom piesku. Po 6 hodinách sa môže kompresia odstrániť pokiaľ miesto vpichu nekrváca. Pacient má pokoj na lôžku 24 hodín po výkone, končatina sa nesmie ohýbať v mieste vpichu. Monitorujeme sfarbenie končatiny (zblednutie, bolesť, teplotu končatiny). Sledujeme či nenastala oneskorená alergická reakcia na kontrastnú látku, sledujeme množstvo a hustotu moču (zvýšená hustota moču vplyvom podanej kontrastnej látky). Perkutánna transluminálna angioplastika Perkutánna transluminálna angioplastika (PTA) je metóda, pri ktorej sa pomocou špeciálne upraveného balónikovitého katétra liečia stenózy a uzávery ciev rôznej etiológie. Princípom metódy je mechanická dilatácia stenotického, či uzatvoreného úseku ciev. V miestnom znecitlivení sa zavedie do slabiny ihla, ktorou sa pod RTG kontrolou pretiahne kovový vodič až do miesta zúženia. Ihla sa potom nahradí katétrom, cez ktorý sa naplní cieva kontrastnou látkou, a hneď sa vidí zúženie cievy. Potom sa katéter nahradí špeciálnym balónikom, ktorý sa naplní tekutinou, a tým roztiahne stenu cievy. Priechodnosť je obnovená, čo sa ukáže pri záverečnom vstreknutí kontrastu. Príprava pred PTA zahŕňa nasledujúce vyšetrenia: KO, hemokoagulačné faktory, kreatinín, krvnú skupinu, kompatibilitu, zaistia sa 2 TJ krvi). Podobne ako pred AG odoberáme alergickú anamnézu a určíme stupeň rizika. Z liečby sa vysadzujú lieky na riedenie krvi (Orfarin, Warfarin), tie sú nahrádzané nízkomolekulárnymi heparínmi, od polnoci zostáva pacient nalačno. V deň vyšetrenia je zabezpečený intravenózny prístup (zavedená periférna venózna kanyla väčšieho lumenu, kontrola funkčnosti kanyly) a príjem tekutín je intravenózny. Zmeriame vitálne funkcie, pripravíme miesto vpichu oholením ingviny, pacienta oblečieme do operačnej košele, podáme antialergickú prípravu podľa ordinácie (napr. Ranital, Hydrocortizon, Dithiaden, Tramal). Na AG pracovisko odošleme vyplnenú žiadanku, dokumentáciu, ktorej súčasťou je podpísaný informovaný súhlas pacienta, predchádzajúce snímky pacienta, lieky na požiadanie RTG pracoviska a 4x F1/1 1000 ml. Starostlivosť po PTA je zahŕňa sledovanie vitálnych funkcií a ich zaznamenávanie, sledovanie miesta vpichu (krvácanie, hematóm, opuch), ktoré je ošetrené a zaťažené vreckom piesku. Po 6 hodinách sa môže kompresia odstrániť pokiaľ miesto vpichu nekrváca, pacient má pokoj na lôžku 24 hodín po výkone, končatina sa nesmie ohýbať v mieste vpichu, monitorovať sfarbenie končatiny (zblednutie, bolesť, teplota končatiny), sledovať či nedošlo k oneskorenej alergickej reakcií na kontrastnú látku, sledovať množstvo a hustotu moču (zvýšená hustota moču vplyvom podanej kontrastnej látky). Implantácia arteriálneho alebo venózneho stentu Liečba, ktorá umožňuje dlhšiu priechodnosť balónikom otvoreným zúžením, resp. uzáverom ciev s použitím kovovej výstuže (stentu). Stent zostane v tele, aby zabezpečil priechodnosť cievy a zároveň zabraňoval možnej periférnej embolizácii hmôt prítomných v cieve. Medzi základné typy stentov patria samoexpandovateľné stenty, ktoré sa do požadovanej šírky roztiahnu samé, po stiahnutí ochranného puzdra a balónikom expandovateľné stenty, ktoré sa rozťahujú nafúknutím balónika. Cievny stent karotídy Zákrok sa vykonáva v celkovej anestézií, preto je dôležité zabezpečiť odbery venóznej krvi (KO, hemokoagulačné vyšetrenie, kreatinín, krvná skupina a kompatibilita, zaistenie 4 TJ krvi), interné predoperačné vyšetrenie, anesteziológické vyšetrenie. Z liečby sa vysadzujú lieky na riedenie krvi (Orfarin, Warfarin), tie sú nahrádzané nízkomolekulárnymi heparínmi. Od polnoci zostáva pacient nalačno, zavedieme permanentný močový katéter, dve periférne kanyly. Naložíme bandáž dolných končatín, prekontrolujeme vitálne funkcie, podáme antialergickú prípravu podľa ordinácie. Podľa štandardného postupu na konkrétnom pracovisku sú zasielané spoločne s pacientom farmaká na požiadanie (obr. 1, 2).  Obr. 1 - 2 Farmaká a pomôcky zasielané na RTG pracovisko: 1x injekčná pumpa, 3 perfúzorové striekačky 3x označená skúmavka na APTT, žiadanka 3x amp. Dilcerenu 2x amp. Protamin sulfát 1x amp. Actilyse 1x amp. Integrilin 4x F1/1 1000 ml 3x dlhé spojovacie hadičky, spojovacie kohútiky Starostlivosť po zákroku. Už na operačnej sále prebieha kontrola stavu vedomia a neurologického stavu. Pacient je prevezený na JIS, kde sa v pravidelných intervaloch každých 30 min sleduje stav vedomia, zrenice, hybnosť končatín, jazyka, stav miesta vpichu (opuch, krvácanie). Kontinuálne monitorujeme TK, P, saturáciu kyslíkom. Pacient je napojený na EKG monitoring. Kontrolujeme laboratórne parametre krvný obraz, hemokoagulačné parametre, minerály, kreatinín. Aplikujeme nízkomolekulárny heparín, anopyrín podľa ordinácie lekára. Na 1. pooperačný deň ošetrujeme ranu, mobilizujeme pacienta, podávame tekutú stravu, postupne prechádzame na diétu. Na 1. pooperačný deň sa realizuje neurologická kontrola. Na 3. - 4. pooperačný deň pacient prechádza do ambulantnej starostlivosti. Pacient je dispenzarizovaný na angio resp. neurologickej ambulancii. Sonografické kontroly na 4 - 6 týždeň po operácií, následne 3 mesiace, 6 mesiacov, dlhodobo každých 12 mesiacov. Intervenčná embolizačná liečba Minimálne invazívna procedúra zabezpečujúca uzavretie a liečbu patologicky poškodených ciev v celom tele. Cieľom je zamedziť krvný prítok do cielenej oblasti tela a následne vyradiť patologické cievne štruktúry, resp. ložiská z obehu. Na embolizáciu sa používa lepidlo, dočasné alebo permanentné embolizačné častice, kovové špirály a mikrošpirály, sklerotizačné materiály. Podľa štandardného postupu na konkrétnom pracovisku sú zasielané spoločne s pacientom farmaká a pomôcky na požiadanie RTG pracoviska: 1x injekčná pumpa, 3 x perfúzorové striekačky, 3x označená skúmavka na APTT so žiadankou, 3x amp. Dilcerenu, 2x amp. Protamin sulfát, 1x amp. Actilyse, 1x amp. Integrilin, 4x F1/1 1000 ml, 3x dlhé spojovacie hadičky, spojovacie kohútiky. Lokálna trombolýza Je to liečebný postup, ktorý umožňuje podávaním farmakologických preparátov (Actilyze, Heparin) pomocou špeciálnych katétrov priamo do cievneho uzáveru, trombu (v arteriálnom aj venóznom riečisku), za účelom jeho spriechodnenia (obr. 3 - 5). Zákrok sa realizuje na RTG pracovisku. Po zákroku je pacient prevezený na JIS, kde sa sledujú koagulačné parametre každých 6 hodín, vitálne funkcie a miesto vpichu (monitoring krvácania). Pacient má počas liečby pokoj na lôžku, končatina, v ktorej je zavedený katéter musí byť vystretá. Maximálna doba lokálnej trombolýzy je 3-4 dni.
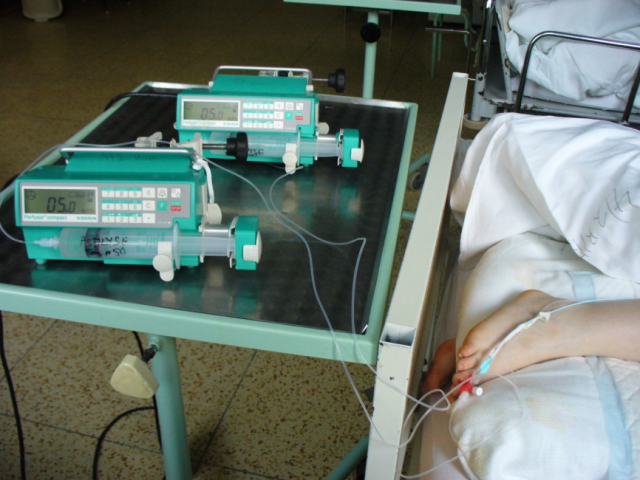 Obr. 3 Podávanie farmák priamo do cievneho uzáveru 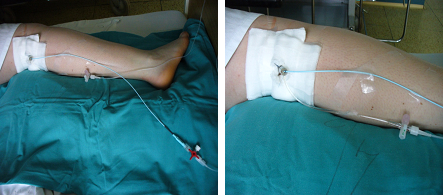 Obr. 4 - 5 Podávanie famák priamo do cievneho uzáveru Medzi komplikácie trombolytickej liečby zaraďujeme lokálne komplikácie (masívne krvácanie z miesta vpichu, krvácanie do podkožia, akútna bolesť dolných končatín, zmena teploty kože dolných končatín, zmena farby kože dolných končatín) a celkové komplikácie (zmeny vo vitálnych funkciách, krvácanie do GIT-u, krvácanie do perikardu, embólie). |