DIAGNOSTIKA KRVÁCANIA
Manažment pacienta s akútnym krvácaním z tráviacej rúry vyžaduje súčasný priebeh resuscitačných, diagnostických a liečebných výkonov, preto majú byť pacienti s akútnym krvácaním z horného GIT-u hospitalizovaní na jednotkách intenzívnej starostlivosti, na pracovisku s dostupnosťou urgentnej endoskopie a chirurgickej intervencie. V diagnostike krvácania má veľmi dôležitú úlohu podrobná anamnéza a klinické vyšetrenie pacienta. V rámci anamnézy je veľmi dôležité aj zistenie pridružených ochorení ktoré majú zásadný význam pre prognózu pacienta s krvácaním. Pre prognózu pacienta je veľmi dôležité aj včasné, bezodkladné zhodnotenie závažnosti krvácania, celkového stavu pacienta, a podľa toho rozhodnutie o ďalšom terapeutickom postupe. Ako orientačné vodidko pre lekára slúžia rôzne guideline-y, kde je v stručnej forme zhrnutý algoritmus diagnostiky a liečby krvácania z hornej tráviacej trubice. Ako príklad môže slúžiť schéma na obr. 1. 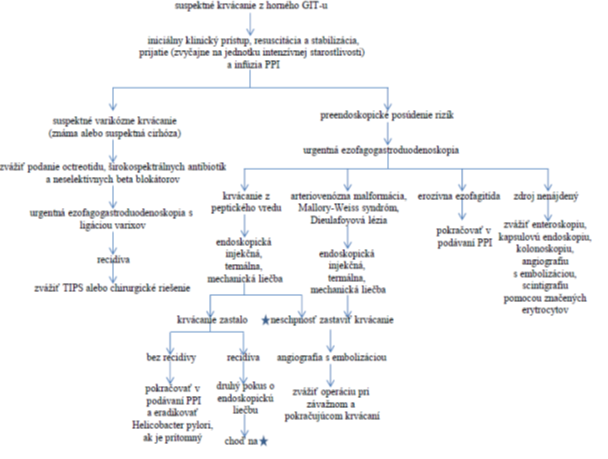 Obr. 1 Postup pri krvácaní z horného GIT-u. (Zdroj: http://www.aafp.org/afp/2012/0301/afp20120301p469-f1.gif ) Anamnéza a klinické vyšetrenie Anamnéza a klinické vyšetrenie prinášajú zásadné informácie pre zhodnotenie stavu pacienta s krvácaním. Anamnéza Anamnesticky nachádzame závraty, slabosť, synkopy spojené s hematemézou alebo melénou (treba mať na pamäti, že meléna sa objavuje až 12 – 40 h od začiatku krvácania, v závislosti na rýchlosti pasáže). Občas sa v anamnéze vyskytne údaj o hematochézii, a to predovšetkým u závažných krvácaní. Pacienti môžu taktiež udávať dyspeptické ťažkosti, najmä v nočných hodinách, včasný pocit sýtosti, alebo anamnesticky zistíme vredovú chorobu, prípadne užívanie antikoagulancií, antiagregancií, kortikoidov, NSAID, alebo aspirínu. Anamnéza súčasného užívania aspirínu nás núti pomýšľať na liekmi indukovanú gastropatiu, so silnejším krvácaním z dôvodu nižšej adhezivity doštičiek. U mnohých pacientov, ktorí užívajú NSAIDs anamnesticky chýba dyspepsia a prvým príznakom krvácania je hemateméza alebo meléna, čo je spôsobené analgetickým efektom NSAID. Pacienti s anamnézou vredovej choroby a na súčasnej liečbe aspirínom, alebo NSAID, majú veľké riziko krvácania z vredovej lézie. Anamnéza vredovej choroby je obzvlášť závažná, pretože recidíva vredov je častá, zvlášť v prípadoch, ak pacient nebol liečený na infekciu H. pylori, alebo ak antibiotická liečba zlyhala. Takisto zvýšený príjem alkoholu a kávy môže byť príčinou krvácania. Pacienti v subakútnej fáze krvácania sa môžu sťažovať na dyspepsiu, môže byť pozitívny test na okultné krvácanie, alebo ich trápia symptómy hypochrómnej anémie. Anamnéza alkoholizmu s chronickým užívaním viac ako 50 g alkoholu na deň, alebo anamnéza hepatitídy B, prípadne C, zvyšujú riziko varikózneho krvácania, gastrickej antrálnej vaskulárnej ektázie, alebo portálnej gastropatie. Anamnesticky treba zistiť, či ide o prvú ataku krvácania, alebo či už pacient v minulosti mal podobné problémy, a treba tiež pátrať po iných známkach krvácania (napr. epistaxa, krvácanie z úst, hematómy, petéchie, hemoptýza, metrorhágia, hematúria, krvácanie do kĺbov a iné) a cielene sa pýtať na okolnosti, ktoré predchádzali krvácaniu. Klinické vyšetrenie Cieľom klinického vyšetrenia je zhodnotiť prítomnosť, alebo štádium šoku a určiť veľkosť krvnej straty. Hodnotenie hemodynamickej stability a kvality perfúzie je dôležité pre správny manažment pacienta a pri známkach cirkulačnej instability, či slabej perfúzie, treba neodkladne začať komplexnú liečbu, pre ktorú sú najlepšie podmienky na jednotkách intenzívnej starostlivosti. Fyzikálnym vyšetrením posudzujeme predovšetkým vitálne funkcie, prekrvenie spojoviek, kože a slizníc.
Takýto klinický nález si vyžaduje včasné intravenózne podanie tekutín a väčšinou aj krvnej transfúzie. Pri klinickom vyšetrení je potrebné pátrať aj po známkach chronických pečeňových ochorení ako sú pavúčikovité névy, gynekomastia, caput medusae, splenomegália, ascites, pedálne edémy, asterixis (flapping tremor). Známky tumoru sú vzácne, ale predpovedajú zlú prognózu. Medzi takéto známky patrí nodulárna pečeň, abdominálna masa a zväčšené a tuhé lymfatické uzliny. Nález teleangiektázií môže upozorniť na vzácny Rendu – Osler – Weberov syndróm. Koagulačné poruchy, ktoré sa prejavujú hematómami, petéchiami, sufúziami, krvácaním do kĺbov a podobne, môžu byť výsledkom poškodenej syntetickej funkcie pečene, konzumpčnej koagulopatie pri krvácaní, alebo ako dôsledok vrodených abnormalít koagulačných faktorov, prípadne môže ísť o medikamentózne navodený hypokoagulačný stav, alebo mnohé iné príčiny poruchy hemostázy, ktoré treba dôkladne vyšetriť a, ak je to možné, kauzálne liečiť. Samozrejmosťou pri každom podozrení na krvácanie z GIT-u je vyšetrenie per rectum. Súčasťou klinického vyšetrenia je aj zhodnotenie aktuálneho stavu všetkých pridružených ochorení. Laboratórne vyšetrenia a EKG Pri krvácaní z horného tráviaceho traktu sa bežne vyšetruje krvná skupina a Rh faktor, robí sa vyšetrenie kompatibility a zaisťuje sa niekoľko jednotiek krvi. Ďalej sa vyšetruje kompletný krvný obraz, koagulačné parametre (fibrinogén, PT, APTT a INR, poprípade iné podľa zvyklostí pracoviska) a pri zistení poruchy koagulácie sa indikuje podrobné hematologické vyšetrenie. Spektrum vyšetrení obsahuje aj mineralogram (Na, K, Cl, Ca celkový aj ionizovaný), hladiny urey a kreatinínu, transamináz, bilirubínu a na posúdenie acidobázickej rovnováhy je výhodné použiť ASTRUP. Pri hodnotení krvného obrazu treba myslieť na fakt, že pri krvácaní je krvná strata proporcionálna, a preto sa zmeny v krvnom obraze objavujú až po intravenóznom doplnení tekutín, alebo po doplnení objemu z interstícia, čo môže trvať až 24 – 72 h. Zmeny hladín hemoglobínu, alebo hematokritu v prvých hodinách od začiatku krvácania nie sú vhodnými markermi krvácania, lebo aj pri značných stratách krvi môžu mať normálne hodnoty. Relatívne spoľahlivým znakom je zvýšenie počtu leukocytov, či zmeny trombocytov, najmä zníženie ich počtu. Zo spomenutého vyplýva, že je veľmi užitočné, ak máme k dispozícii výsledky predchádzajúcich vyšetrení. Vyšetrenie hladiny gastrínu môže odhaliť pacientov s gastrinómom. U každého pacienta by malo byť indikované EKG na vylúčenie arytmie a ischémie myokardu, ktorá môže vzniknúť ako dôsledok anémie a hypotenzie. Treba pamätať aj na to, že ezofagogastroduodenoskopia zvyšuje riziko vzniku arytmií. Vyšetrenie troponínu môže byť užitočné v identifikovaní pacientov so závažnou koronárnou ischémiou, alebo u pacientov s atypickým infarktom myokardu. Nazogastrická sonda (NGS) Zavedenie NGS je výkonom liečebným aj diagnostickým. Vyprázdnením žalúdka sa uľaví pacientovi, a podľa získaného obsahu žalúdka možno usudzovať na závažnosť krvácania. Niekedy môže byť NGS použitá na laváž žalúdka pred gastrofibroskopickým vyšetrením, napr. studeným fyziologickým roztokom, čo môže zastaviť, alebo zmierniť krvácanie. Takisto je NGS veľmi dôležitou súčasťou monitorovania pacienta počas hospitalizácie na JIS. Charakteristika tekutiny z nazogastrickej laváže (červená, kávová sadlina, číra a i.), a tiež charakteristika vzhľadu stolice (červená, hnedá, čierna) môžu hovoriť o závažnosti krvácania. Červená lavážna tekutina spolu s červenou stolicou sú asociované so stúpajúcou mortalitou spôsobenou závažnejším krvácaním a naopak, negatívny nazogastrický aspirát s hnedou stolicou majú lepšiu prognózu. Riziko smrti v závislosti od charakteru lavážnej tekutiny a stolice ukazuje tab. 5. Tab. 5 Vplyv farby nazogastrického
aspirátu a stolice na letalitu krvácania z horného gastrointastinálneho
traktu
(Zdroj:
Maurice et al., 2013)
Endoskopická diagnostika Rozvoj endoskopie poskytol nové možnosti diagnostiky a liečby krvácania z horného GIT-u. Endoskopické vyšetrenie horného tráviaceho traktu poskytuje užitočné informácie o zdroji a mieste krvácania. Endoskopické vyšetrenie bolo uznané ako štandardné vyšetrenie voľby u pacientov s krvácaním z horného GIT-u a zohráva kľúčovú úlohu v diagnostike a liečbe u krvácajúcich pacientov. Znižuje letalitu, výskyt recidív, potrebu transfúzií, potrebu chirurgickej intervencie, skracuje pobyt v nemocnici a v neposlednom rade znižuje aj náklady na liečbu týchto pacientov. Včasná endoskopia (do 24 h) je zásadným pilierom v modernom manažmente krvácania a spolu s možnosťou endoskopickej terapie sa stala všeobecne uznávanou a používanou metódou. Doteraz nebolo dokázané, že by veľmi včasná endoskopia (do 12 h) poskytovala nejaké výhody oproti včasnej endoskopii v zmysle zníženia recidívy, potreby chirurgickej liečby a letality. Vo vyspelých krajinách je dostupnosť endoskopie veľmi dobrá, v rozvojových krajinách je však dostupnosť endoskopického vyšetrenia stále nízka, čo limituje možnosti zberu spoľahlivých dát o etiológii krvácania a mnohí pacienti sú liečení bez endoskopického zhodnotenia zdroja a úspešnosti liečby. Endoskopia by mala byť vykonaná hneď po endotracheálnej intubácii (ak je potrebná), hemodynamickej stabilizácii, najlepšie na jednotke intenzívnej starostlivosti, alebo endoskopickom pracovisku za stáleho adekvátneho monitorovania. American College of Radiology (ďalej ACR) odporúča vykonať ezofagogastroduodenoskopiu ako iniciálne vyšetrenie u všetkých pacientov s podozrením na krvácanie z horného tráviaceho traktu. Endoskopická diagnostika zdroja krvácania je v rukách skúseného endoskopistu úspešná až v 97,7 % prípadov. Hlavé úlohy endoskopistu pri krvácaní sú potvrdenie krvácania, lokalizovanie krvácania, zistenie príčiny krvácania, určenie intenzity krvácania a rozhodnutie o liečbe konzervatívnej, endoskopickej, chirurgickej. Na účely endoskopického hodnotenia závažnosti a prognózy krvácania sa používa Forrestova klasifikácia (tab. 6 – 7).
Tab. 6 Forrestova klasifikácia krvácania
(Zdroj: Svoboda, 2009)
Tab. 7 Riziko recidívy v závislosti na Forrestovej klasifikácii
(Zdroj: Svoboda, 2009)
Ako každý diagnostický a liečebný výkon aj endoskopia má svoje kontraindikácie. Hlavnými kontraindikáciami sú nespolupracujúci, alebo somnolentný pacient, závažná kardiálna dekompenzácia, akútny infarkt myokardu (okrem prípadov život ohrozujúceho krvácania) a perforácia vnútorných orgánov (ezofágus, žalúdok). Endoskopista by mal pamätať aj na to, že niektoré prítomné, alebo prekonané stavy, či ochorenie môžu komplikovať endoskopický výkon, alebo môžu ovplyvňovať účinnosť farmák používaných pri endoskopii. Napr. endoskopia môže byť obtiažna až neuskutočniteľná u pacientov po ožarovaní, alebo po operácii v orofaryngeálnej oblasti. Zenkerov divertikul môže robiť problémy pri intubácii ezofágu. Hypotenzní pacienti a pacienti s Downovým syndrómom sú citlivejší na sedáciu, takže vyžadujú nižšie dávky sedatív a mali by byť pri endoskopii pod dohľadom anestéziológa. Je vhodné takýchto pacientov pred uvedeným výkonom profylakticky intubovať. U pacientov s masívnym krvácaním treba vždy zvážiť intubáciu ako prevenciu aspirácie, a takýto pacienti by mali byť hospitalizovaní na jednotkách intenzívnej starostlivosti. V ideálnom prípade by mal byť pacient pred endoskopiou stabilizovaný a koagulačné abnormality by mali byť skorigované. Ak to nie je možné, rozhodnutie o endoskopii patrí do rúk skúseného endoskopistu. Videokapsulová endoskopia Pri zisťovaní neznámeho zdroja gastrointestinálneho krvácania sa v poslednom čase čoraz viac využíva kapsulová endoskopia. Diagnostická výťažnosť tejto metódy pri neznámom zdroji gastrointestinálneho krvácania sa udáva od 38 % do 93 %, vyššie hodnoty dosahuje u endoskopicky skrytých, ale klinicky zjavných krvácaní. Schopnosť vylúčiť krvácajúce lézie je medzi 82, 6 % až 100 %, napriek tomu, až v 35 % prípadov kapsula nedosiahne caecum, pravdepodobne pre pomalý tranzit žalúdkom. Nevýhodou je, že sa nedá použiť pri akútnom krvácaní. Angiografické vyšetrenie Angiografické vyšetrenie môže byť užitočné v prípadoch, keď krvácanie pokračuje a endoskopické určenie zdroja krvácania zlyhalo. V súlade so smernicami ACR z roku 2010, aj s prácami ďalších autorov, angiografia spolu s transkatétrovou arteriálnou embolizáciou by sa mali používať u všetkých pacientov s preukázaným arteriálnym krvácaním z horného GIT-u u ktorých zlyhala endoskopická liečba, alebo majú aktívne krvácanie s negatívnym endoskopickým nálezom. Krvácanie môže byť dokázané angiograficky, ak je jeho intenzita väčšia ako 1ml/min, podľa iných autorov postačuje intenzita krvácania 0,5 ml/min. Užitočná môže byť aj CT angiografia ktorá okrem potvrdenia alebo vylúčenia extravazátu môže ozrejmiť aj ev. iné zmeny v mieste krvácania. Kontrastné vyšetrenie GIT-u Vyšetrenie báryovou kašou obvykle nie je nápomocné a môže sťažiť endoskopickú diagnostiku, pretože zakrýva výhľad a je tiež nebezpečné pre riziko aspirácie. Pri diferenciálnej diagnostike nejasného zdroja krvácania je možné použiť vo vode rozpustnú kontrastnú látku. To sa využíva napr. pri úvahách o divertikule, iatrogénnom poranení, hiátovej hernii, poranení choledochu, dvanástnika a podobne. CT vyšetrenie CT a ultrasonografické vyšetrenie môžu byť indikované u pacientov s ochoreniami pečene a cirhózou, pri cholecystitíde s krvácaním, pankreatitíde s pseudocystou a krvácaním, pri aortoenterickej fistule a iných zriedkavých príčinách krvácania z horného tráviaceho traktu. Pracovná skupina ACR (2010) uvádza, že počítačová tomografia je obzvlášť užitočná pri lokalizovaní nejasného GIT krvácania a pre vyšetrenie pacientov s krvácaním z horného tráviaceho traktu, ktorí majú v anamnéze rekonštrukčný zásah na aorte, alebo zásah do pankreatobiliárneho systému. CT vyšetrenie je užitočné pri diagnostike aortoenterickej fistuly preto, lebo môže odhaliť rozšírenie čreva, kolekciu tekutiny okolo cievneho štepu, extraluminálny plyn, alebo zápalové zmeny okolo duodena a aortálneho graftu. Senzitivita CT vyšetrenia sa zvýši intraarteriálnym podaním RTG kontrastnej látky. Nevýhodou CT vyšetrenia je, že sa nedá použiť na liečbu krvácania. Scintigrafia Nakoľko horný GIT sa nachádza v mieste silne prekrvených orgánov (obličky, pečeň, slezina) a veľkých ciev, ktoré sa rýchlo vysýtia podanou látkou a taktiež preto, že žalúdočná sliznica má vysokú schopnosť vychytávať rádiofarmakum, hodnotenie rádionuklidového vyšetrenia tejto oblasti je problematické. Preto sa scintigrafia samostatne v klinickej praxi takmer nepoužíva, a väčšinou je doplnená angiografiou, čo zvyšuje výťažnosť týchto vyšetrení. |
